 In un Paese come l’Italia, caratterizzato da profonde disuguagliane di salute sul territorio nazionale, è di fondamentale importanza sottoporre a valutazione e verifica il funzionamento dei 21 Sistemi Sanitari che il Federalismo ci ha regalato. Quest’attività viene lodevolmente svolta da diversi Enti, pubblici e privati, che a cadenza periodica richiamano l’attenzione di amministratori, professionisti e opinione pubblica sugli aspetti critici che emergono dal confronto inter-regionale. Non sono pochi i casi in cui, a seguito di valutazioni negative rispetto agli standard, nomine e poltrone hanno subito salutari scosse e inappellabili sollecitazioni a una migliore capacità di governo.
In un Paese come l’Italia, caratterizzato da profonde disuguagliane di salute sul territorio nazionale, è di fondamentale importanza sottoporre a valutazione e verifica il funzionamento dei 21 Sistemi Sanitari che il Federalismo ci ha regalato. Quest’attività viene lodevolmente svolta da diversi Enti, pubblici e privati, che a cadenza periodica richiamano l’attenzione di amministratori, professionisti e opinione pubblica sugli aspetti critici che emergono dal confronto inter-regionale. Non sono pochi i casi in cui, a seguito di valutazioni negative rispetto agli standard, nomine e poltrone hanno subito salutari scosse e inappellabili sollecitazioni a una migliore capacità di governo.
Nel variegato mondo dei Rapporti Sanitari e degli indicatori di performance la Griglia LEA (Livelli Essenziali di Assistenza) – recentemente pubblicata dal Ministero della Salute [1]– è l’unica ad avere rilievo istituzionale e cogenza trasformativa. L’intesa Stato-Regioni del 23 marzo 2005 sancisce infatti che dal suo punteggio dipenda la possibilità per le Regioni di accedere alla quota premiale di finanziamento, alcuni miliardi di euro, ossigeno puro per le asfittiche casse dei Servizi Sanitari Regionali.
La Griglia LEA
Lo strumento, poco conosciuto al di fuori della ristretta cerchia degli addetti ai lavori, è costituito da 33 indicatori definiti dal Comitato LEA [2] tenendo conto della “ripartizione delle risorse del Servizio Sanitario Nazionale (SSN) tra i livelli di assistenza (Collettiva, Distrettuale e Ospedaliera) e delle maggiori indicazioni politico-programmatorie”. I punteggi vengono calcolati sulla base di “un sistema di pesi che attribuisce ad ogni indicatore un peso di riferimento, e assegna dei punteggi rispetto al livello raggiunto dalla regione nei confronti di standard nazionali”.
Come riportato nella presentazione del Rapporto, “la Griglia LEA si propone pertanto come un valido strumento capace di individuare per le singole realtà regionali quelle aree di criticità in cui si ritiene compromessa un’adeguata erogazione dei livelli essenziali di assistenza e dall’altro canto ne evidenzia i punti di forza rappresentando, quindi, un adeguato strumento di supporto e di ausilio alle istituzioni politiche e programmatorie sia del livello nazionale che regionale e locale per interventi puntuali e per decisioni di maggiore efficacia. Allo stato attuale, nelle more dell’aggiornamento del Nuovo Sistema di Garanzia (NSG), la Griglia Lea rappresenta lo strumento principale per il monitoraggio e la verifica dell’effettiva erogazione delle prestazioni sul territorio nazionale”.
I risultati complessivi, relativi all’anno 2016, mostrano l’eccellente performance delle Regioni Veneto, Toscana, Piemonte ed Emilia Romagna (punteggi superiori a 200) ed il permanere di pesanti criticità nelle Regioni Calabria e Campania. La classifica non comprende le due Province Autonome di Trento e Bolzano e le Regioni Valle d’Aosta, Friuli Venezia Giulia e Sardegna.
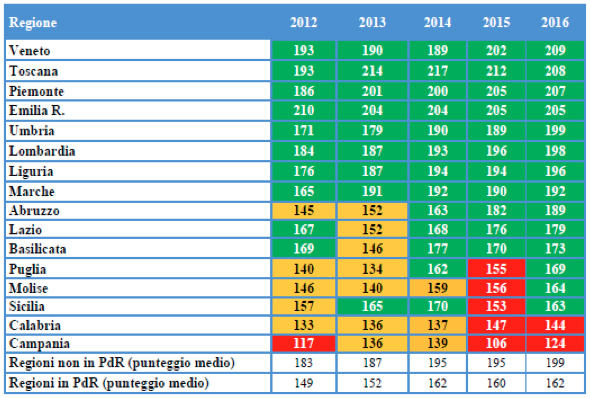
La Salute Mentale nella Griglia LEA
È lecito a questo punto chiedersi come viene valutata la capacità di erogazione delle Regioni dei Livelli Essenziali di Assistenza per la Salute Mentale e come incide questa valutazione sul giudizio complessivo assegnato alla Regione.
Ebbene, desta non poca sorpresa notare che il Paese nel quale da 40 anni una Riforma ha letteralmente cambiato il volto e la sostanza dell’assistenza psichiatrica, che unico al mondo ha chiuso gli Ospedali Psichiatrici e di recente anche gli OPG, trasferendo il cuore della cura dal posto letto alla comunità, dedichi alla Salute Mentale, alla “verifica dell’effettiva erogazione delle prestazioni sul territorio nazionale” un solo indicatore, con scarse capacità informative, valorizzato in modo perlomeno discutibile.
Un solo indicatore
L’indicatore per cogliere il funzionamento del sistema di cura per la Salute Mentale, che il Comitato LEA ha ritenuto di introdurre nella Griglia LEA, è costituito infatti dal “Numero assistiti presso i Dipartimenti di salute mentale per 1.000 residenti”, ossia il “Rapporto, per 1000 abitanti residenti, tra il numero di assistiti presso i Dipartimenti di salute mentale (DSM) nel periodo di riferimento e la popolazione residente nel periodo di riferimento”. Viene inoltre precisato che “per assistito si intende qualunque soggetto che abbia avuto almeno un contatto”.
Nulla sulla frequenza di TSO, che pure il Ministero della Salute considerava “misura indiretta di efficacia dei programmi riabilitativi messi a punto dai DSM”, nulla sulle dimensioni dell’ospedalizzazione presso reparti di psichiatria, che segnala il permanere di modalità assistenziali centrate sulla gestione ospedaliera della crisi, nulla sulla effettiva adozione di progetti riabilitativi personalizzati volti all’inclusione sociale, nulla sulla c.d. residenzialità psichiatrica, che sta assumendo caratteristiche pericolosamente simili a quelle che credevamo di aver superato con la chiusura degli Ospedali Psichiatrici.
Scarse capacità informative
L’indicatore utilizzato rileva il numero di persone che si rivolgono, almeno una volta nell’anno, ai Dipartimenti di Salute Mentale. Frutto di una cultura produttivista, esso appare più appropriato per la valutazione di un supermercato che di un sistema sanitario che ha come obiettivo l’emancipazione degli utenti, anche dallo stesso sistema curante, ed il loro ritorno al contesto comunitario di appartenenza, pur con idoneo sostegno (quasi sempre di protezione sociale). In altre parole, l’elevato numero di contatti potrebbe essere determinato dalla “fidelizzazione” degli utenti in circuiti assistenziali cronificanti e autoriproduttivi. La prevalenza di persone in contatto con i servizi nulla ci dice sulla qualità dei progetti di cura e riabilitazione adottati, né sulla frequenza di contatti successivi.
Inoltre, considerare il numero di contatti potrebbe valorizzare politiche di accesso che privilegiano i c.d. disturbi psichiatrici comuni (per i quali le principali linee guida indicano una gestione da parte della medicina generale, con la consulenza dei servizi specialistici) a discapito dei disturbi psichiatrici gravi: recenti ricerche hanno evidenziato sul territorio nazionale significative differenze nel case mix degli utenti in contatto con i DSM, che nel caso paradigmatico della schizofrenia oscillano addirittura tra il 5% ed il 41%[3].
Valorizzazione discutibile
Come usa dire “il diavolo si annida nei dettagli” e, aggiungiamo noi, nei dettagli “tecnici” che sfuggono all’attenzione dei più. Nel caso della Griglia LEA, il metodo di valorizzazione degli indicatori è così descritto: “la scelta delle soglie dei valori degli indicatori dipende da diversi fattori: laddove siano disponibili si consultano provvedimenti, documenti programmatici istituzionali nazionali ed internazionali, progetti di ricerca. Se non sussistono ci si avvale dell’analisi delle distribuzioni fatte con i dati disponibili e su scelte di natura politica e di condivisione tra i rappresentanti del Comitato LEA. Le soglie sono suddivise in 5 classi in funzione della distanza del valore dell’indicatore dallo standard nazionale (“valore normale”) e a ciascuna classe è assegnato un punteggio”.
Nel caso specifico, a partire dal tasso di “prevalenza trattata” registrato nelle singole Regioni, è stato calcolato l’indicatore per descrivere la performance delle Regioni nel settore Salute Mentale usando come soglia “il valore mediano ed il 30° percentile della distribuzione dell’ultimo anno disponibile”. In sostanza, è stato considerato “normale” un valore pari o superiore a 10,82 x 1000 e con “scostamento minimo” un valore di poco inferiore. Soglie e punteggi sono riportati in nota[4].
Con tale metodo tutte le Regioni sono state considerate pienamente adempienti, con l’unica eccezione della Regione Basilicata, per la quale è stato registrato uno scostamento minimo.
A titolo puramente indicativo, si riporta la rappresentazione grafica del medesimo indicatore secondo l’elaborazione condotta dalla Società di Epidemiologia Psichiatrica[5] per evidenziare gli scostamenti dal valore di tendenza centrale (media nazionale) assunto come standard. È piuttosto evidente che considerare sullo stesso piano, e con giudizio positivo, Regioni che mostrano variazioni così marcate, è probabilmente fuorviante.
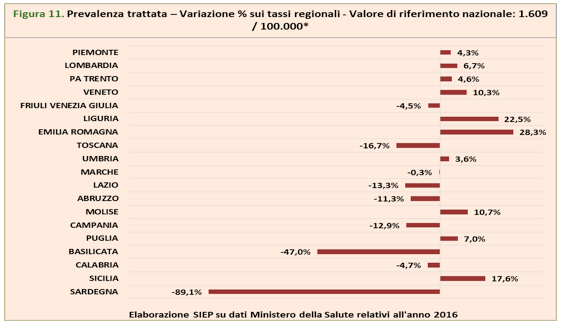
Verificare, ad esempio, che se la Regione Toscana avesse gli stessi tassi di accesso della Regione Emilia Romagna risulterebbero assistiti nei servizi pubblici oltre 24.000 cittadini in più, crediamo possa avere rilievo sia ai fini di una più oggettiva valutazione, che per il giudizio che i cittadini sono chiamati ad esprimere nei confronti di chi li amministra.
In definitiva, alla scarsa capacità informativa dell’indicatore prescelto si è aggiunta l’ancor più scarsa capacità del metodo utilizzato nell’identificare le criticità dei sistemi di cura, con il risultato che la presenza dell’indicatore di funzionamento dei Servizi per la Salute Mentale è praticamente irrilevante.
Conclusioni
Il sistema di cura per la Salute Mentale in Italia costituisce un esempio unico nel panorama internazionale. Questa unicità complica l’applicazione automatica di strumenti di valutazione e verifica adottati in altri ambiti della medicina. Ciò impone uno sforzo supplementare per coglierne gli aspetti peculiari, per identificarne le criticità, per sottolinearne gli elementi fortemente innovativi. I tentativi finora compiuti hanno enfatizzato il ruolo delle “buone pratiche”, geograficamente e talvolta storicamente circoscritte. Ma anche il termometro messo a punto per valutare lo “stato di salute” della salute mentale nella Griglia LEA appare non solo inadeguato, ma espone al rischio di legittimare disuguaglianze e mancato rispetto dei diritti, in persone che non hanno strumenti per esigerli.
Crediamo che il bagaglio di conoscenze sviluppato negli ultimi 40 anni, recentemente arricchito dall’avvio del Sistema Informativo Salute Mentale, consenta di avviare operazioni di confronto e di individuazione selettiva delle inefficienze e delle inadempienze. Tali attività – piuttosto che essere inserite all’interno di un sistema di penalizzazione come quello attualmente previsto – dovranno essere i mattoni con cui costruire azioni di sistema, mirate a colmare le intollerabili disparità esistenti sul territorio nazionale.
In questa direzione, la Società Italiana di Epidemiologia Psichiatrica ha prodotto e reso liberamente disponibili strumenti di valutazione sintetica dei principali indicatori di struttura e attività dei Dipartimenti di Salute Mentale italiani in ciascuna Regione. A titolo esemplificativo si riporta quello della Regione Piemonte[6], che nella Griglia LEA riceve il terzo miglior punteggio complessivo e all’unico indicatore per la salute mentale presenta valori anche migliori della media nazionale.
Come si nota, il sistema di cura per la salute mentale presenta in questa Regione numerosi punti di debolezza. In particolare, il tasso di ospedalizzazione con diagnosi psichiatrica presso reparti non psichiatrici risulta molto elevato rispetto alle altre realtà regionali, a segnalare un’area di potenziale inappropriatezza. Inoltre, coerentemente con una dotazione e una durata di trattamenti residenziali tra le più elevate in Italia, si rileva uno scarso turn-over nelle strutture residenziali, con un numero di nuovi ammessi in proporzione molto inferiore rispetto al numero di presenti nello stesso anno. Infine, la prescrizione di neurolettici appare ampiamente superiore rispetto al dato nazionale.
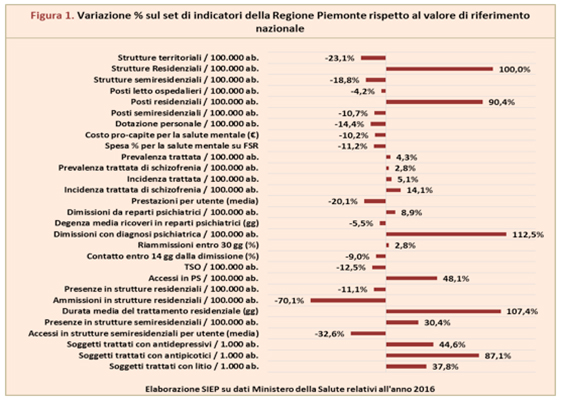
Insomma, le informazioni sono disponibili, molto dettagliate e sufficientemente solide. C’è solo bisogno di conoscerle ed utilizzarle al meglio ai fini della programmazione e del governo del sistema, per una reale garanzia dei LEA, anche in Salute Mentale.
In questa prospettiva, riteniamo che l’area della Salute Mentale potrà trarre enormi benefici dagli annunciati provvedimenti ministeriali volti all’aggiornamento del Nuovo Sistema di Garanzia dei LEA, specie se gli stessi daranno conto e utilizzeranno, almeno in parte, le conoscenze prodotte negli ultimi 40 anni dai professionisti del settore. Considerate le quali, sarà necessario operare prima che sia troppo tardi.
Bibliografia e note
- Ministero della Salute. Direzione Generale della Programmazione Sanitaria – Ufficio VI. Monitoraggio dei LEA attraverso la cd. Griglia LEA Metodologia e Risultati dell’anno 2016
- Comitato Livelli Essenziali Assistenza
- Tozzi V, Pacileo G. Salute Mentale in Italia. Sfide e prospettive manageriali nella sanità che cambia. Milano: Egea, 2017.
- VALORE NORMALE 9 punti: >= 8,47; SCOSTAMENTO MINIMO 6 punti: >= 8,47 e < 10,82; SCOSTAMENTO RILEVANTE MA IN MIGLIORAMENTO 3 punti: < 8,47 e in aumento; SCOSTAMENTO NON ACCETTABILE 0 punti: < 8,47 e non in aumento; DATO MANCANTE O PALESEMENTE ERRATO – 1 punto. Il peso assegnato all’indicatore è 1,17. Il punteggio finale che costituisce la valutazione globale della Regione rispetto all’adempimento sul “mantenimento dei LEA” è dato dalla somma dei prodotti dei pesi per i punti della classe in cui si colloca il valore dell’indicatore.
- Starace F, Baccari F, Mungai F. Salute Mentale in Italia. La mappa delle disuguaglianze. Quaderni di Epidemiologia Psichiatrica, 2/2018.
- Starace F. Regioni e Salute Mentale.
Fonte: Siep






